Les hôpitaux du Québec ont besoin d’entrepreneuriat

« Hôpitaux : Québec met de l’ordre dans les urgences — Aucun malade ne pourra y rester plus de 48 heures », titrait La Presse en une le 11 mars… 1980. L’an dernier, le ministre de la Santé répétait le même ultimatum. Ce n’est pas d’hier que l’attente dans les urgences fait la manchette. Des données publiées ce printemps laissent croire que la situation s’est améliorée et que le temps d’attente a baissé, notamment celui des patients sur civière. Qu’en est-il vraiment?
Communiqué de presse : Non, l’attente à l’urgence ne baisse pas, elle augmente!
Réplique à Médecins québécois pour un régime public : L’entrepreneuriat, dans un système public universel
 En lien avec cette publication
En lien avec cette publication
 |
 |
 |
| Trente-huit ans d’attente à l’urgence (La Presse+, 12 juillet 2018)
How to cure our emergency-room wait times (Montreal Gazette, 12 juillet 2018) Urgences : le déni du ministre Barrette (Huffington Post Québec, 16 juillet 2018) |
Entrevue avec Patrick Déry (Midi actualité, BLVD 102.1 FM, 12 juillet 2018)
Entrevue avec Patrick Déry (Drainville PM, FM 98,5, 12 juillet 2018) Entrevue et tribune téléphonique avec Patrick Déry (Isabelle l’été, FM 98,5, 24 juillet 2018) |
Entrevue avec Patrick Déry (Les nouvelles LCN 7 h, LCN-TV, 12 juillet 2018)
Reportage avec Patrick Déry (Les nouvelles LCN 12 h, LCN-TV, 12 juillet 2018) |
Ce Point a été préparé par Patrick Déry, analyste en politiques publiques à l’IEDM. La Collection Santé de l’IEDM vise à examiner dans quelle mesure la liberté de choix et l’initiative privée permettent d’améliorer la qualité et l’efficacité des services de santé pour tous les patients.
« Hôpitaux : Québec met de l’ordre dans les urgences — Aucun malade ne pourra y rester plus de 48 heures », titrait La Presse en une le 11 mars… 1980. L’an dernier, le ministre de la Santé répétait le même ultimatum(1). Ce n’est pas d’hier que l’attente dans les urgences fait la manchette. Des données publiées ce printemps laissent croire que la situation s’est améliorée et que le temps d’attente a baissé, notamment celui des patients sur civière(2). Qu’en est-il vraiment?
Le temps d’attente ne baisse pas, il monte
L’amélioration apparente est principalement due au fait qu’on mesure l’attente de la mauvaise façon. Pour l’année financière 2017-2018, la durée moyenne de séjour dans l’ensemble des urgences du Québec était de 7,3 heures, contre 7,8 heures l’année précédente, une amélioration d’une demi-heure. Pour les patients sur civière, soit les cas les plus lourds, la durée moyenne de séjour est passée de 15,6 à 13,7 heures, une chute à première vue impressionnante de près de deux heures(3).
Le portrait réel, mesuré par la durée médiane de séjour, est moins reluisant. (Cette mesure est moins influencée par les extrêmes et donc plus représentative de la situation vécue par les patients.) La durée médiane est passée de 9,5 à 9,2 heures l’an dernier pour les patients sur civière, une diminution modeste de 18 minutes. Pour l’ensemble des patients, cette durée médiane est passée de 4,4 heures à 4,5 heures. Elle a donc légèrement augmenté, contrairement à ce que la moyenne laissait espérer (voir la Figure 1)(4).
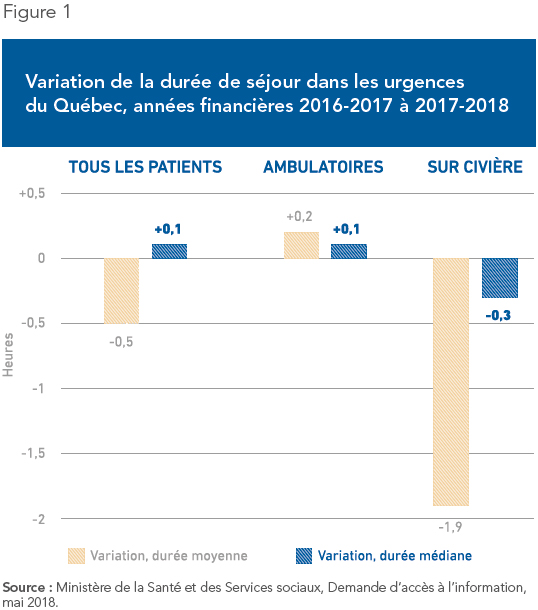
Même la baisse de 18 minutes pour les patients sur civière pourrait n’être qu’apparente. Plusieurs intervenants du milieu de la santé ont rapporté que des patients effectuant de très longs séjours à l’urgence ont été déplacés vers des unités de débordement, où ils ne sont plus comptabilisés(5). Malgré tout, quelque 212 000 patients québécois ont séjourné « officiellement » plus de 24 heures à l’urgence l’an dernier, et 30 000 plus de 48 heures(6).
En somme, malgré les promesses, les apparences et les millions que le ministère fait pleuvoir sur elles(7), les urgences du Québec font du surplace et continuent à se classer parmi les pires des pays développés(8).
Les entrepreneurs à la rescousse
Comment résoudre une situation qui perdure depuis des décennies? Le passage au financement à l’activité, attendu prochainement, encouragera une saine concurrence entre les hôpitaux et récompensera ceux qui attireront plus de patients, au lieu de les punir comme c’est le cas présentement(9). Il s’agit d’un bon premier pas.
Un second, tout aussi important, serait de faire appel au secteur privé pour la gestion d’un certain nombre d’hôpitaux, tout en maintenant le financement public, comme cela se fait dans la plupart des pays développés. Concrètement, cela pourrait prendre la forme d’un projet-pilote confiant la gestion de quelques hôpitaux québécois à des entreprises privées à but lucratif. Leur capacité d’innovation, leur souplesse et leur réactivité pourraient être mises à profit pour trouver des solutions innovantes au problème des files d’attente. Par exemple, des ententes récompenseraient l’atteinte de cibles de performance tout en tenant compte de la qualité et de l’accès aux soins, ainsi que de la satisfaction des patients.
De l’Allemagne au Québec
L’Allemagne est un cas intéressant. L’état précaire des finances publiques a favorisé une transformation de son réseau hospitalier au début des années 1990. La part des hôpitaux privés à but lucratif a presque doublé en vingt ans, tandis que celle des hôpitaux publics diminuait de moitié. La qualité des soins des anciens hôpitaux publics s’est améliorée après leur privatisation, de même que leur efficacité, sans que l’accès aux soins soit remis en cause(10).
Entre autres, l’attente à l’urgence est pratiquement inexistante en Allemagne. Seulement 1 % des patients attendent plus de 5 heures à l’urgence. Au Québec, 5,6 % des patients y poireautent plus de 24 heures(11).
En Suède, également, le recours au secteur privé à but lucratif a produit des effets spectaculaires. Le seul hôpital privé du pays doté d’une salle d’urgence, soit Saint Göran, à Stockholm, est aussi celui où les temps d’attente sont les plus bas : moins de 1 % des patients y séjournent plus de 8 heures(12).
Saint Göran a vu le nombre de patients traités dans ses urgences augmenter considérablement depuis que sa gestion a été confiée à une entreprise privée, tandis qu’il continuait à améliorer ses performances; il est aussi considéré comme l’un des meilleurs hôpitaux du pays(13). Et en Suède, comme au Québec, l’État finance directement les soins.
La capacité de l’entrepreneuriat à livrer des performances supérieures à l’intérieur d’un système de santé universel ne devrait surprendre personne au Québec. L’exemple des CHSLD privés conventionnés, parfaitement intégrés au réseau public, montre qu’ici aussi la recherche du profit incite les entrepreneurs à être plus efficaces, tout en offrant de meilleurs soins(14).
Conclusion
Toutes les promesses et la bonne volonté du monde seront sans effet si les paramètres fondamentaux de notre système de santé ne changent pas; c’est, simplement, une question d’incitations. On sait depuis longtemps que l’approche bureaucratique, en favorisant le respect des processus plutôt que l’atteinte de résultats, décourage la créativité, l’expérimentation et la rapidité de réaction nécessaires à l’innovation(15). Après plus de 40 ans de gestion publique qui n’a essentiellement créé que des listes d’attentes, puis de multiples réformes qui n’ont jamais réussi à les enrayer, le Québec est mûr pour laisser la place à l’innovation et à l’entrepreneuriat dans ses hôpitaux.
Références
1. Johanne Roy, « Les hôpitaux sommés de désengorger les urgences », Le Journal de Québec, 12 avril 2017.
2. David Gentile, « Urgences au Québec : moins d’attente sur civière, autant d’attente sur chaise », Radio-Canada, 21 avril 2018.
3. Ministère de la Santé et des Services sociaux, Demande d’accès à l’information, mai 2018.
4. Idem.
5. Ariane Lacoursière, « Attente aux urgences : du camouflage de patients, selon des intervenants », La Presse, 20 avril 2017; Agence QMI, « Temps d’attente aux urgences en baisse : des statistiques trompeuses? », Le Journal de Montréal, 25 avril 2018.
6. Ministère de la Santé et des Services sociaux, op. cit., note 3.
7. Régys Caron, « 100 millions $ pour désengorger les urgences », Le Journal de Québec, 7 décembre 2016; Hugo Duchaine, « Urgences de la grande région de Montréal : investissement de 23,25 millions $ pour ajouter 350 lits », Le Journal de Montréal, 12 janvier 2018.
8. Tommy Chouinard, « Urgences : le Québec affiche la pire performance du monde occidental », La Presse, 2 juin 2016.
9. Yanick Labrie, « Le financement des hôpitaux à l’activité : l’attente a assez duré », Note économique, IEDM, 17 mai 2012.
10. La quasi-totalité des Allemands sont couverts par une assurance publique obligatoire. Voir Frederik Cyrus Roeder, « Le secteur privé dans un système de santé public : l’exemple allemand », Note économique, IEDM, Février 2012.
11. Commissaire à la Santé et au Bien-être, Perception et expériences de la population : le Québec comparé – Résultats de l’enquête internationale sur les politiques de santé du Commonwealth Fund de 2016, 16 février 2017, p. 23; Ministère de la Santé et des Services sociaux, op. cit., note 3.
12. Patrick Déry et Jasmin Guénette, « Saint Göran : un hôpital concurrentiel dans un système universel », Note économique, IEDM, 17 octobre 2017.
13. Patrick Déry, « Et le prix du meilleur hôpital va à… », Le Journal de Montréal, Blogue, 26 janvier 2018.
14. Patrick Déry, « Faire appel à l’entrepreneuriat pour héberger et soigner nos aînés », Le Point, IEDM, 26 avril 2018.
15. Deborah Dougherty et Sarah M. Corse, « When It Comes to Innovation, What Is So Bad about Bureaucracy », The Journal of High Technology Management Research, vol. 6 no 1, p. 55-76.

