Entrepreneuriat et santé – Comment favoriser le déploiement de la télémédecine au Canada

Les technologies permettant la télémédecine sont disponibles et plus de Canadiens pourraient recevoir des soins à distance, depuis leur domicile ou leur travail, évitant ainsi les déplacements et les longues files d’attente. Malheureusement, nos gouvernements laissent en place des obstacles qui empêchent les patients de bénéficier des consultations virtuelles et les médecins de prodiguer ces soins.
Voir les graphiques de l’étude au bas de la page
 En lien avec cette publication
En lien avec cette publication
 |
 |
 |
| Pour un meilleur accès à la télémédecine (La Presse+, 20 septembre 2019)
Take down the barriers to telemedicine (Montreal Gazette, 20 septembre 2019) |
Entrevue avec Patrick Déry (Politiquement incorrect, QUB Radio, 19 septembre 2019)
Entrevue avec Patrick Déry (Deux hommes en ondes, FM93, 20 septembre 2019) |
Entrevue (en anglais) avec Pascale Déry (CTV News Montreal Noon, CFCF-TV, 6 octobre 2019) |
Cahier de recherche préparé par Patrick Déry, analyste associé sénior à l’IEDM.
Points saillants
Même si les technologies d’aujourd’hui l’ont rendu facilement réalisable, le recours à la télémédecine demeure limité au Canada et ailleurs, quoiqu’une expansion soit en cours, poussée principalement par le secteur entrepreneurial. Pourtant, les gains qu’un plus grand recours aux soins à distance pourrait engendrer sont considérables, compte tenu des difficultés qu’ont les Canadiens à accéder aux soins. Pourquoi l’utilisation des consultations virtuelles demeure-t-elle encore si marginale aujourd’hui, et comment peut-on y remédier?
Chapitre 1 – État des lieux
- Tandis que toutes les provinces offrent certains services de médecine à distance, la Colombie-Britannique est la seule où les consultations vidéo avec un médecin de famille sont remboursées par l’État au même titre que toute autre consultation médicale.
- Sur les quelque 270 millions de services facturables recensés par l’Institut canadien d’information sur la santé en 2014, seulement 412 000 d’entre eux étaient des consultations à distance, soit 0,15 %.
- En 2018, seulement 4 % des médecins de famille canadiens, et seulement 9 % des médecins spécialistes, offraient à leurs patients la possibilité d’une consultation virtuelle. Seulement 1 % de la population canadienne utiliserait des services de télémédecine.
- Une comparaison entre dix pays riches effectuée en 2016 avait montré que les médecins canadiens étaient les moins susceptibles (16 %) d’offrir à leurs patients la possibilité de les contacter par courriel, contre 86 % en Suisse et 64 % aux États-Unis.
- Pourtant, les patients semblent prêts à accéder aux soins grâce à la technologie. Les trois quarts des Canadiens se disent intéressés à utiliser un portail internet pour accéder à leur dossier médical et consulter leur médecin, et quatre sur dix sont prêts à payer pour un tel service.
- Malgré une expansion récente de l’offre de services, l’utilisation des consultations virtuelles reste aussi limitée en Europe, avec environ 2 % des visites en soins primaires en Suède effectuées en consultations virtuelles en 2017, par exemple.
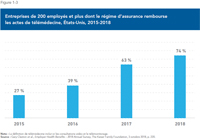
- Aux États-Unis, entre 2015 et 2018, la proportion de grandes entreprises (200 employés ou +) dont le principal régime d’assurance couvrait l’utilisation de la télémédecine est passée d’un peu plus d’un quart à près des trois quarts.
- Même si le nombre de visites virtuelles auprès d’un médecin par des Américains assurés dans le cadre d’un régime collectif avait augmenté de près de 20 fois entre 2010 et 2016, moins de 1 % des assurés y avaient eu recours.
Chapitre 2 – Améliorer l’accès aux soins tout en réduisant les coûts
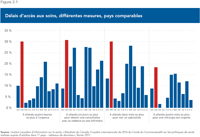
- Dans une comparaison des systèmes de santé de onze pays riches, le Canada arrive bon dernier pour l’obtention d’un rendez-vous avec un professionnel de la santé le jour même ou le lendemain, pour les délais d’attente avant de pouvoir consulter un médecin spécialiste ainsi que pour les délais d’attente avant de subir une chirurgie non urgente.
- Le Canada est aussi – et de loin – le pays où l’on est le plus susceptible de patienter de longues heures à l’urgence d’un hôpital avant d’obtenir les soins requis.
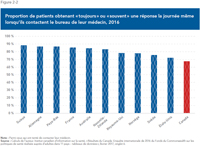
- Plus de deux Canadiens sur trois (68 %) disent avoir déjà renoncé à une consultation médicale en raison de divers obstacles, dont un délai d’attente trop long ou une incapacité à voir un médecin en dehors des heures normales de bureau.
- Pour le gouvernement, un patient représente une dépense nette; il cherche donc à limiter de telles dépenses, notamment en restreignant et en rationnant l’offre de soins. Pour les entreprises œuvrant dans le domaine de la santé, les patients représentent un revenu potentiel, et elles en veulent donc plus.
- Plus de quatre Canadiens sur dix estimaient que leur dernière visite à l’urgence était due à une condition qui aurait pu être traitée dans une clinique; les entreprises de télémédecine affirment de leur côté que de 50 à 70 % des problèmes couramment rencontrés en soins primaires peuvent être réglés par une consultation virtuelle.
- Plusieurs études ont montré que les consultations virtuelles pouvaient permettre des économies de coûts par rapport aux consultations en personne, du point de vue du fournisseur de soins.
- Pour les employeurs, offrir des consultations virtuelles à leurs employés pourrait aussi se traduire par des économies importantes : une étude publiée en 2013 avait évalué le coût total de l’absentéisme pour les employeurs canadiens à près de 17 milliards $, ou 2,4 % de la masse salariale.
- Il existe une preuve scientifique abondante indiquant que des interventions de télémédecine peu coûteuses en soins primaires sont réalisables et acceptables tant pour les patients que pour les médecins, et qu’elles entraînent habituellement une amélioration de la qualité des soins et une diminution de leurs coûts.
Chapitre 3 – Les obstacles au déploiement de la télémédecine
- Puisque le recours à la télémédecine permet de réduire les coûts de certains soins et d’en éviter d’autres, il devrait en principe engendrer des gains d’efficience pour les systèmes de santé.
- Cependant, si la télémédecine permettait aux systèmes publics de répondre à la demande non satisfaite des Canadiens pour les soins, cela pourrait en théorie entraîner une augmentation des dépenses en santé des gouvernements. À tout le moins, les économies potentielles pourraient être effacées par la demande additionnelle de soins, qui serait enfin satisfaite.
- Les efforts entrepreneuriaux, en se développant aussi à l’extérieur du système public, peuvent apporter une solution en augmentant l’offre globale de soins tout en allégeant la pression sur les dépenses de l’État.
- L’accès aux technologies est parfois présenté comme un obstacle au développement de la télémédecine, mais de multiples solutions existent et sont disponibles sur des appareils qu’une vaste majorité de patients et de soignants utilisent tous les jours.
- Les barrières réglementaires constituent cependant un réel obstacle : selon les règles actuelles, un médecin désirant offrir des consultations en télémédecine dans toutes les provinces devra posséder et renouveler six ou sept permis provinciaux.
- L’allègement de la réglementation des permis de pratique par la reconnaissance mutuelle des permis provinciaux, qui est favorisé par une majorité écrasante (92 %) de médecins, pourrait faire augmenter l’offre de soins et en faciliter l’accès.
- L’exemple américain montre qu’un allégement réglementaire est possible. Au début de 2019, 24 États avaient adopté une politique favorisant l’émission accélérée de licences pour les médecins, tandis que principe de la reconnaissance des permis des infirmières d’un autre État avait été adopté par 31 États.
- En plus des barrières liées au permis de pratique, la plupart des systèmes publics de santé du Canada limitent l’accès à la télémédecine en imposant toutes sortes de conditions qui n’existent pas dans le cadre de la télémédecine entrepreneuriale.
- La plupart des systèmes de santé provinciaux réservent l’utilisation de la télémédecine à des clientèles demeurant en région éloignée, ou à tout le moins priorisent grandement ces clientèles, et les patients doivent recevoir les soins dans un endroit désigné ou approuvé à cette fin.
- Plusieurs provinces exigent aussi que les médecins demandent la permission ou s’inscrivent auprès des autorités publiques avant de pouvoir offrir des consultations via la télémédecine à l’intérieur du système public.
Chapitre 4 – Cas d’étude : La télémédecine entrepreneuriale au Canada et l’Ontario Telemedicine Network
- Dans la télémédecine entrepreneuriale, le patient choisit son fournisseur de soins et le moment où il est soigné. S’il n’est pas satisfait des services qu’il reçoit, il peut se tourner vers un autre fournisseur.
- Les entreprises actives dans le secteur de la télémédecine entrepreneuriale offrent des consultations sur demande par texte, voix ou vidéo pour des problèmes de santé courants via le téléphone, la tablette ou l’ordinateur personnel, à l’endroit et au moment qui convient aux patients.
- La définition de « consultation sur demande » est différente d’une entreprise à l’autre : certaines offrent des consultations de jour, sur rendez-vous; d’autres garantissent une consultation avec une infirmière praticienne ou un médecin à l’intérieur de quelques minutes, 24 heures sur 24, sept jours par semaine.
- La plupart des entreprises offrant des consultations virtuelles se concentrent sur les problèmes de santé courants (fièvre, grippe, infections mineures, allergies, santé sexuelle, renouvellements de prescription, etc.), qui sont précisément les types de maux qui obligent les Canadiens à se rendre plus souvent à l’urgence que dans des pays comparables.
- Le plus important réseau de télémédecine provincial au Canada est l’Ontario Telemedicine Network (OTN), dont le principal service est la consultation virtuelle aux patients demeurant en région éloignée.
- Pendant l’année 2017-2018, l’OTN a facilité tout près de 900 000 consultations à distance, ce qui demeure une petite fraction des quelque 100 millions de services cliniques dispensés chaque année dans la province.
- Par contre, il ne fait pas de doute que l’OTN procure des bénéfices importants pour les patients et pour le système public de santé : les programmes de consultations virtuelles entre fournisseurs de soins primaires et spécialistes, par exemple, ont permis d’éviter des visites en personne par les patients dans près de 80 % des cas.
- La lente progression de la diffusion de la télémédecine à l’intérieur du système public de santé ontarien illustre encore une fois la difficulté des systèmes bureaucratiques à intégrer l’innovation.
Conclusion – Des recommandations pour nos décideurs publics
L’objectif général de nos décideurs publics provinciaux devrait être d’abaisser les barrières qui ralentissent le développement et l’expansion de la télémédecine, ce qui n’entraîne en soi aucune dépense additionnelle pour les gouvernements.
1) Reconnaissance mutuelle des permis de pratique : L’obligation pour les médecins de détenir des licences dans plusieurs provinces est probablement le plus grand frein à l’expansion des entreprises actives dans le domaine de la télémédecine. Elle empêche aussi une meilleure allocation des ressources médicales dans les systèmes publics.
2) Éliminer les barrières professionnelles : Les champs de pratique des infirmières, des infirmières praticiennes et des pharmaciens devraient être élargis le plus possible; moins les établissements et les entreprises offrant des services de télémédecine dépendront des médecins, qui sont une ressource rare, plus ils seront en mesure d’élargir leurs services et d’améliorer l’accès pour les patients.
3) Revoir les modes de rémunération des médecins : Les médecins canadiens reçoivent près des trois quarts de leur rémunération sous forme de paiements à l’acte, ce qui ne favorise pas l’innovation dans la pratique médicale.
4) Autoriser la pratique médicale mixte : Dans plusieurs pays d’Europe, des études ont montré que les médecins qui adoptent une pratique mixte augmentent globalement le nombre d’heures passées à soigner des patients, sans diminuer le temps consacré au système public.
5) Voir le secteur privé comme un partenaire : Les systèmes de santé mettant les entreprises privées à contribution à l’intérieur de régimes universels sont la norme à travers l’OCDE, avec des résultats probants tant du point de vue des patients que des finances publiques. Au Canada, des entreprises actives dans le domaine de la télémédecine ont montré qu’elles pouvaient appuyer les établissements publics.
6) Résister à la tentation réglementaire : Les bienfaits de la télémédecine pour les patients ont été largement démontrés, et ses professionnels sont déjà régis par des codes de déontologie et des ordres professionnels. Le législateur devrait prendre un pas de côté et concentrer son action à faire tomber les barrières qui subsistent encore.
Introduction
La journée a mal commencé, comme celle d’hier. Toujours les mêmes symptômes, mais passer l’avant-midi à la clinique ne vous sourit guère, et une visite à l’urgence encore moins. Vous ouvrez une application sur votre téléphone. Au bout de quelques clics, le visage d’un médecin apparaît. Après une brève consultation, une prescription vous est envoyée. Les médicaments vous sont livrés un peu plus tard dans la journée. Sans y penser davantage, vous êtes déjà replongé dans vos activités quotidiennes.
Un tel scénario relevait de la science-fiction il y a quelques années seulement. Les technologies d’aujourd’hui l’ont rendu réalisable, mais le recours à la télémédecine demeure limité au Canada, privant les patients canadiens de ses bénéfices. Pourquoi? Et que doit-on faire pour y remédier? C’est ce que nous aborderons en ces pages.
Qu’est-ce que la télémédecine? Dans son sens le plus large, on pourrait la définir comme étant l’utilisation de toute technologie aidant les fournisseurs de soins à collaborer et à livrer des soins à distance aux patients(1).
Cela peut aller du simple appel téléphonique d’un médecin à son patient, à la vidéoconférence utilisant de l’équipement sophistiqué, en passant par la messagerie instantanée et l’utilisation d’applications vidéo sur les appareils portables pour un examen ou un suivi. Cette définition élargie peut également inclure le télémonitorage de patients atteints de maladies chroniques, ou encore les consultations à distance et la transmission de résultats entre les professionnels de la santé(2).
Ce cahier de recherche va se concentrer principalement sur les consultations entre les patients et le personnel soignant. Celui-ci est généralement composé de médecins et d’infirmières, quoique d’autres professionnels de la santé puissent être concernés (psychologues, nutritionnistes, etc.). Il pourra être question de télémédecine, de médecine virtuelle, de télésanté, de télépratique, de télésurveillance, de téléassistance ou de consultations virtuelles, selon le contexte, les sources, ou simplement pour varier le vocabulaire, indifféremment du professionnel qui offre les soins.
La pratique de la télémédecine, son évolution et son expansion seront examinées tant à l’intérieur des systèmes publics de santé que dans un contexte entrepreneurial, le fil conducteur étant de recenser ce qui favorise son expansion, ce qui la freine et, ultimement, d’identifier les moyens de la rendre accessible au plus grand nombre de patients.
Le chapitre 1 dressera un portrait général de l’adoption de la télémédecine et de son accessibilité au Canada, et fera un bref survol de la situation dans des pays comparables, dont la Suède, la France, le Royaume-Uni et les États-Unis. Il montrera notamment que les médecins canadiens sont peu enclins à adopter les nouvelles technologies dans leur pratique, même si une large proportion de patients y sont favorables. Il exposera comment, ici et ailleurs, l’utilisation des consultations virtuelles demeure marginale, quoiqu’une expansion soit en cours, poussée principalement par le secteur entrepreneurial.
Le chapitre 2 détaillera les gains qu’un plus grand recours à la médecine à distance pourrait engendrer au Canada. Il commencera par donner un aperçu des difficultés d’accès aux soins des Canadiens en comparaison des patients d’autres pays développés. Il recensera les gains pour les patients en termes d’accès et d’attente réduite, et pour les gouvernements en termes d’économies et d’efficience. Il montrera enfin comment l’apport des employeurs pourra aider à matérialiser ces gains, du point de vue des patients et de celui de l’État.
Le chapitre 3 se penchera spécifiquement sur les principaux obstacles au déploiement de la télémédecine au Canada. Il expliquera pourquoi certaines entraves, notamment les questions financières et technologiques, sont davantage des illustrations des limites des systèmes publics que de véritables obstacles à l’expansion de la télémédecine. Il montrera aussi comment les barrières réglementaires, en particulier la réglementation territoriale de la pratique professionnelle, sont un obstacle bien réel du point de vue des entreprises de télémédecine, mais aussi de celui des systèmes publics de santé du pays, et comment lever cet obstacle. Il notera enfin comment le rationnement des soins par l’État, qui impose toutes sortes de conditions pour pouvoir donner et recevoir des soins à distance, nuit lui aussi au déploiement de la télémédecine.
Le chapitre 4 présentera des cas d’étude de différentes solutions qui s’offrent aux patients, dans un contexte entrepreneurial puis à l’intérieur du système public. Sans effectuer de comparaison directe, il donnera un aperçu du fonctionnement et des services offerts par différentes entreprises de télémédecine aux particuliers, et même à quelques établissements publics. Il donnera aussi un bref avant-goût de la télémédecine du futur. Il se penchera ensuite sur le cas de l’Ontario Telemedicine Network, un organisme à but non lucratif financé par les fonds publics qui a engendré le réseau le plus développé au pays, en relevant les bénéfices qu’il a apportés aux patients de même que les limites de son modèle.
En conclusion de ce cahier, on trouvera des recommandations concrètes à l’intention de nos décideurs publics, dont le dénominateur commun est l’abolition de toutes les entraves au déploiement de la télémédecine. Ces recommandations, dont la mise en place n’implique pas de dépenses additionnelles de la part des gouvernements, faciliteront l’expansion des soins à distance et favoriseront leur plus grande diffusion par les systèmes publics de santé et par les entreprises offrant des consultations virtuelles. Au final, elles auront pour effet d’augmenter l’offre de soins et d’offrir un meilleur accès pour les patients. Elles engendreront aussi des bénéfices non seulement dans le secteur de la télémédecine, mais pour les systèmes de santé dans leur ensemble.
Lire le Cahier de recherche (en format PDF)
Notes
1. Kerry Waddel, Eilish M. Scallan et Michael G. Wilson, « Understanding the Use and Compensation for Virtual-care Services in Primary Care », McMaster Health Forum, McMaster University, 27 juillet 2018, p. 4.
2. World Health Organization, Telemedicine: Opportunities and developments in Member States – Report on the second global survey on eHealth, Global Observatory for eHealth series, vol. 2, 2010, p. 9; Collège des médecins, Le médecin, la télémédecine et les technologies de l’information et de la communication: Guide d’exercice, février 2015, p. 9.
 Les graphiques (Cliquez pour agrandir)
Les graphiques (Cliquez pour agrandir)
 |
 |
 |
 |
 |
 |

