Le Point – Financer les hôpitaux en fonction des services rendus

Le ministre de la Santé du Québec, Gaétan Barrette, a récemment annoncé que le gouvernement voulait transformer le mode de financement des établissements du réseau en adoptant le financement à l’activité, un modèle que l’IEDM a analysé à quelques reprises au cours des dernières années et qui est la norme dans la plupart des pays développés. Il s’agit d’un pas dans la bonne direction pour faire diminuer les temps d’attente dans les hôpitaux du Québec.
Communiqué de presse : Le financement des hôpitaux : une réforme nécessaire pour réduire les délais d’attente
 En lien avec cette publication
En lien avec cette publication
 |
 |
 |
| Quand le patient devient payant pour un hôpital (Blogue de l'IEDM du Journal de Montréal, 19 mai 2016) |
Le Point – Financer les hôpitaux en fonction des services rendus
Le ministre de la Santé du Québec, Gaétan Barrette, a récemment annoncé que le gouvernement voulait transformer le mode de financement des établissements du réseau en adoptant le financement à l’activité, un modèle que l’IEDM a analysé à quelques reprises au cours des dernières années(1) et qui est la norme dans la plupart des pays développés(2). Il s’agit d’un pas dans la bonne direction pour faire diminuer les temps d’attente dans les hôpitaux du Québec.
Actuellement, les hôpitaux au Québec – comme presque partout ailleurs au Canada – reçoivent leur financement sous forme de budgets globaux fondés essentiellement sur les montants de dépenses effectuées dans le passé. On augmente ces dépenses chaque année pour tenir compte de la hausse des coûts de main-d’œuvre, des prix des médicaments, de ceux des technologies et des fournitures médicales.
Ce mode de financement fait en sorte que, devant une demande en constante expansion, les hôpitaux n’ont d’autre choix que de restreindre les admissions afin de respecter leur budget(3). Qui plus est, le financement par enveloppe globale n’offre aucune incitation aux gestionnaires d’hôpitaux à innover et devenir plus efficace. En vertu du modèle actuel, un gestionnaire qui consacrerait temps et ressources à mettre en place des mesures pour accroître la qualité des soins et réduire l’attente dans son établissement ne verrait pas son initiative récompensée(4).
En effet, une innovation permettant de réduire les dépenses se traduirait par une baisse équivalente de son prochain budget, alors qu’une innovation permettant de réduire le temps d’attente et de traiter plus de patients entraînerait des pressions accrues sur le budget fixe de l’établissement. Dans un cas comme dans l’autre, le patient étant une source de dépenses supplémentaires pour l’hôpital au lieu d’être une source de revenus, il n’y a aucun avantage à tirer en cherchant à améliorer l’efficacité.
Les expériences étrangères
La quasi-totalité des pays développés de l’OCDE ont opté, dans des proportions variées, pour un financement à l’activité des hôpitaux(5) (voir Tableau 1).
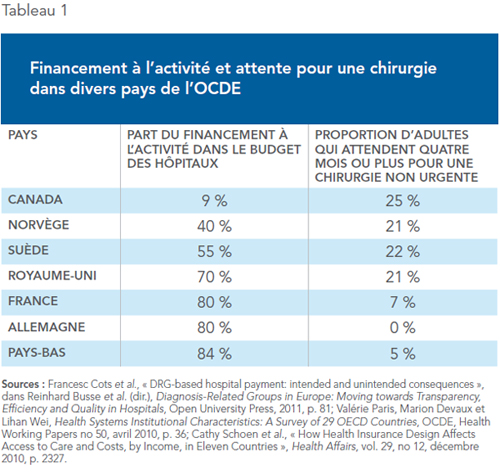
Les hôpitaux y reçoivent un paiement fixe pour chaque intervention médicale (par exemple, un remplacement de la hanche), équivalant le plus souvent au coût moyen d’effectuer ce traitement au sein du système hospitalier. Ce paiement est ajusté pour tenir compte d’une série de facteurs propres aux établissements : emplacement géographique, gravité des cas et complexité des pathologies, caractéristiques de chaque patient, etc.
De façon générale, on constate que dans les pays où le financement à l’activité est utilisé dans une large mesure, la concurrence entre les établissements est plus forte et l’accès aux soins est plus rapide. C’est le cas notamment en Scandinavie et en Angleterre, où l’on retrouve les systèmes de santé ressemblant le plus au système canadien.
En Norvège, la part du financement à l’activité dans le budget des hôpitaux était de 40 % en 2009. La réforme du financement des hôpitaux mise en œuvre a non seulement amélioré l’efficacité des hôpitaux norvégiens, mais sa mise en place a aussi coïncidé avec une réduction significative des délais d’attente. De 2002 à 2006, les admissions au sein des hôpitaux ont bondi de 24 % et le temps d’attente moyen pour les chirurgies électives a chuté de 30 %(6).
En Angleterre, les hôpitaux étaient avant 2003 financés principalement par budgets globaux et, à l’image de la situation en vigueur au Canada, la population semblait résignée au long temps d’attente avant de recevoir un traitement. Depuis, la quasi-totalité des soins hospitaliers sont remboursés en vertu d’un système de financement fondé sur les activités, y compris les soins ambulatoires et les services d’urgence(7).
La meilleure utilisation des ressources par les hôpitaux a permis de traiter davantage de patients, et ce, sans nuire à la qualité des soins(8). La réforme a aussi pavé la voie à d’autres changements au sein du système de santé anglais qui ont apporté des résultats bénéfiques. Les patients ont maintenant la possibilité de choisir l’établissement où ils souhaitent recevoir leur traitement et les hôpitaux se font concurrence pour les attirer. Cette concurrence accrue a joué un rôle clé dans l’amélioration de la gestion des hôpitaux et de la qualité des soins prodigués aux patients(9).
Les préoccupations voulant que la tarification à l’activité ait pu inciter les hôpitaux, en particulier ceux du secteur privé, à sélectionner les cas les moins complexes se sont avérées largement infondées(10). À l’instar de la plupart des pays ayant adopté ce type de financement, on a développé en Angleterre des mécanismes afin d’identifier les cas atypiques et de tenir compte dans les paiements aux hôpitaux des coûts supplémentaires qu’engendre le traitement de ces patients(11).
La réforme et ses avantages
Le mode anachronique de financement des hôpitaux par budgets globaux au Québec freine l’innovation et la recherche d’efficacité. Un mode de financement à l’activité inciterait les hôpitaux à accroître leurs activités et à réduire les coûts inutiles et la durée de séjour, libérant ainsi des ressources pour traiter davantage de patients et améliorer l’accès aux soins pour ceux qui se trouvent sur les listes d’attente.
Une telle réforme devrait toutefois s’accompagner d’autres mesures complémentaires, comme l’octroi d’une plus grande autonomie de gestion pour les établissements et le retrait des obstacles bureaucratiques qui empêchent les patients d’avoir l’information nécessaire pour décider de se faire traiter dans tel ou tel hôpital. Ceci permettrait une saine concurrence entre les établissements et plus de choix pour les patients, avec les résultats positifs qui en découlent, comme l’ont montré les expériences étrangères(12).
Ce Point a été préparé par Youri Chassin, économiste et directeur de la recherche à l’Institut économique de Montréal. La Collection Santé de l’IEDM vise à examiner dans quelle mesure la liberté de choix et l’initiative privée permettent d’améliorer la qualité et l’efficacité des services de santé pour tous les patients.
Références
1. Le contenu de ce Point est largement basé sur Yanick Labrie, « Le financement des hôpitaux à l’activité : l’attente a assez duré », Note économique, IEDM, mai 2012.
2. Le financement à l’activité s’inscrit dans une réforme qui vise à évaluer les coûts de chaque type de soin dans les divers établissements de la province, résorber les écarts qui existent, puis fixer un prix moyen pour chaque soin de santé. Un mandat a récemment été accordé à une entreprise, Logibec, pour analyser les coûts des divers soins de santé. Ces données serviront à établir le budget qui sera alloué aux hôpitaux, cliniques et autres points de service pour leurs diverses interventions. On estime que la démarche du gouvernement coûtera près de 65 millions de dollars sur trois ans, soit l’échéancier pour instaurer le financement à l’activité. Voir Alexandre Robillard, « Québec lance une réforme du financement du réseau de la santé », La Presse Canadienne, 3 février 2016.
3. Roger Feldman et Felix Lobo, « Global Budgets and Excess Demand for Hospital Care », Health Economics, vol. 6, no 2, mars 1997, p. 187-196; voir aussi Gérard Bélanger, L’économique de la santé et l’État providence, Éditions Varia, 2005, p. 185-187.
4. Pierre Ouellette, Efficience et budgétisation des hôpitaux et autres institutions de santé au Québec, Document remis au Groupe de travail sur le financement du système de santé, novembre 2007, p. 13.
5. David Scheller-Kreinsen, Alexander Geissler et Reinhard Busse, « The ABC of DRGs », Euro Observer, vol. 11, no 4, 2009, p. 1.
6. Pål E. Martinussen et Jon Magnussen, « Health Care Reform: The Nordic Experience », dans Jon Magnussen, Karsten Vrangbaek et Richard B. Saltman (dir.), Nordic Health Care Systems: Recent Reforms and Current Policy Challenges, Open University Press, 2009, p. 21-52; Anen Ringard et Terje P. Hagen, « Are Waiting Times for Hospital Admissions Affected by Patients’ Choices and Mobility? » BMC Health Services Research, vol. 11, no 1, 2011, p. 17.
7. Anne Mason, Padraic Ward et Andrew Street, « England: The Healthcare Resource Group System », dans Reinhard Busse, et al. (dir.), Diagnosis-Related Groups in Europe: Moving towards Transparency, Efficiency and Quality in Hospitals, Open University Press, 2011, p. 210.
8. Shelley Ferrar, et al., « Has Payment by Results Affected the Way That English Hospitals Provide Care? Difference-in-Differences Analysis », British Medical Journal, vol. 339, août 2009, p. b3047.
9. Zach Cooper et al., « Does Hospital Competition Save Lives? Evidence from the English NHS Patient Choice Reforms », The Economic Journal, vol. 121, no 554, août 2011, p. f228-f260; Nicholas Bloom et al., « The Impact of Competition on Management Quality: Evidence from Public Hospitals », Review of Economic Studies, vol. 82, no 2, avril 2015, p. 457-489.
10. Luigi Siciliani, Peter Sivey et Andrew Street, « Differences in Length of Stay for Hip Replacement between Public Hospitals, Specialised Treatment Centres and Private Providers: Selection or Efficiency? », Health Economics, vol. 22, no 2, 2013, p. 234-242.
11. Francesc Cots et al., « DRG-Based Hospital Payment: Intended and Unintended Consequences », dans Reinhard Busse et al. (dir.), Diagnosis-Related Groups in Europe: Moving towards Transparency, Efficiency and Quality in Hospitals, Open University Press, 2011, p. 86-88.
12. À ce sujet, voir Yanick Labrie, Pour un système de santé universel et efficace : six propositions de réformes, Cahier de recherche, IEDM, mars 2014.

